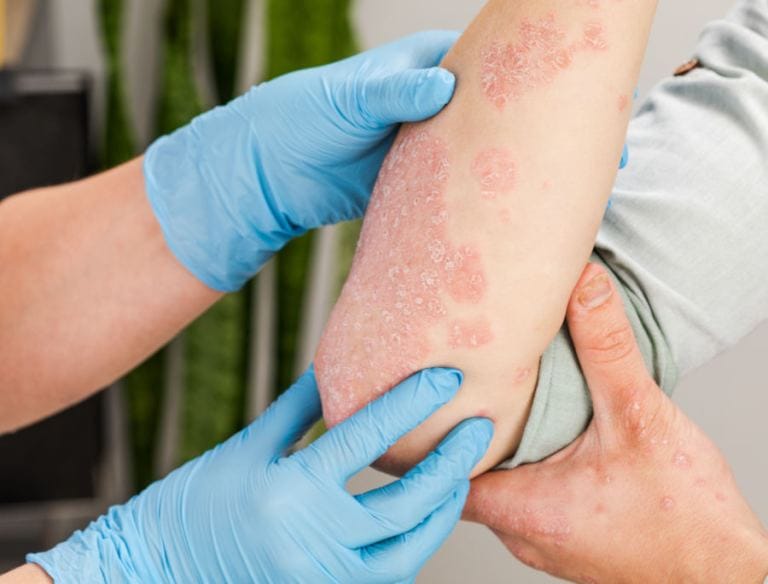
Le terapie biologiche hanno rivoluzionato il trattamento di diverse patologie tra cui anche la psoriasi. Scopri come funzionano e quali sono i principali vantaggi.
INDICE:
- In cosa consiste la terapia biologica
- In quali casi si può prescrivere un farmaco biologico?
- Le categorie e i principi attivi biologici
- Farmaci biologici e farmaci biosimilari
- Efficacia e sicurezza dei farmaci biologici
- Come e quando vengono iniettati i farmaci biologici
La terapia della psoriasi ha visto grandi progressi, nel corso dei decenni. Accanto ai farmaci topici, cioè creme e pomate da applicare sulle lesioni cutanee, esistono numerose terapie sistemiche impiegate quando la malattia si presenta su ampie aree del corpo o comunque quando si manifesta in modo particolarmente grave. Tra queste ci sono principi attivi da assumere per bocca – ad azione immunosoppressiva, immunomodulante o antinfiammatoria – e i farmaci biologici. Questi ultimi rappresentano la principale innovazione nella terapia delle malattie autoinfiammatorie come la psoriasi.
In cosa consiste la terapia biologica
I farmaci biologici sono chiamati così in quanto i loro principi attivi non sono molecole di sintesi chimica prodotte da zero in laboratorio: al contrario, si tratta di proteine estratte da organismi viventi (dall’uomo o da animali) e “riprogrammate” in laboratorio per ottenere un effetto terapeutico.
Questi farmaci agiscono bloccando in modo estremamente selettivo alcune citochine, ovvero alcune delle “armi” che il sistema immunitario impiega per difendere l’organismo dagli agenti patogeni. Nelle malattie autoinfiammatorie come la psoriasi, queste citochine sono però anche la causa dell’attacco che quest’ultimo attua nei confronti delle cellule della pelle, causando le lesioni psoriasiche.
Dal momento che le proteine contenute verrebbero distrutte con il passaggio nello stomaco, i farmaci biologici sono somministrati tutti tramite iniezioni sottocutanee.
In quali casi si può prescrivere un farmaco biologico?
Oggi la terapia biologica per la psoriasi è impiegata come seconda linea: prima di iniziarla, infatti, si verifica l’efficacia dei farmaci topici e, successivamente, di quelli sistemici tradizionali. Nei pazienti che non hanno risposto in modo soddisfacente a questi, oppure che hanno controindicazioni ad assumerli, si può passare ai farmaci biologici in presenza di:
- una psoriasi moderata-severa;
- una psoriasi complicata da artrite psoriasica, una complicanza a livello delle articolazioni che può condurre a una loro deformazione e perdita di funzionalità;
- lesioni con forte impatto psicologico e relazionale, come la psoriasi al viso o la psoriasi ai genitali
Esistono tuttavia casi specifici in cui si può iniziare subito con un farmaco biologico, e questo capita in presenza di alcune condizioni sistemiche correlate alla psoriasi, quali:
- ipertensione non controllata;
- malattie renali;
- malattie del fegato.
Le categorie e i principi attivi biologici
Le principali categorie di farmaci impiegati nella terapia biologica della psoriasi sono due, diverse in funzione della molecola target che vanno a bloccare per ottenere l’effetto terapeutico:
- gli anti-Tnfα, che bloccano il cosiddetto fattore di necrosi tumorale alfa
- gli anti-interleuchine, che bloccano in particolare le interleuchine 12, 17 o 23.
Ognuna di queste categorie comprende diversi principi attivi: l’ormai ampio ventaglio di farmaci biologici disponibili consente di individuare quello più adatto a ciascun paziente.
Farmaci biologici e farmaci biosimilari
La produzione di questi farmaci è a oggi ancora molto costosa rispetto ai farmaci tradizionali di sintesi chimica: si tratta infatti di cellule coltivate e ingegnerizzate secondo processi molto onerosi. Così, nonostante l’ottima efficacia, il loro impiego è stato in parte ostacolato dall’impatto economico che hanno sul Sistema sanitario nazionale. Una risposta è arrivata con l’avvento dei farmaci biosimilari.
Con questo termine si indicano molecole del tutto analoghe nella struttura ai principi attivi biologi ma realizzate, una volta che il brevetto di questi ultimi è scaduto, partendo da diverse linee cellulari. Per questa ragione i biosimilari non saranno mai identici ai biologici su cui si basano, come succede invece per farmaci generici.
Per poterli commercializzare devono pertanto essere sottoposti a studi che ne dimostrino un’efficacia almeno equiparabile a quella dei biologici di riferimento. Il loro costo inferiore, che deriva dal fatto che sono prodotti sulla falsariga di farmaci già esistenti, consente tuttavia un risparmio economico che permette di aumentare il numero di pazienti che possono essere trattati.
Efficacia e sicurezza dei farmaci biologici
A molti anni di distanza dalla sua introduzione in terapia, la terapia biologica per la psoriasi ha dimostrato essere generalmente ben tollerata e sicura oltre che associata a un minor rischio di effetti collaterali rispetto ad altre terapie sistemiche come quelle a base di immunosoppressori: ciò è permesso dalla loro selettività di azione che consente peraltro un beneficio in tempi molto più rapidi. Anche dopo poche settimane dall’inizio della terapia, infatti, possono portare a una quasi completa scomparsa delle lesioni psoriasiche sulla pelle fino al 90% dei casi, e tale efficacia è mantenuta a lungo nel tempo.
Non solo: rispetto ai farmaci tradizionali, possono avere una maggiore efficacia anche nel controllo delle manifestazioni extracutanee e delle comorbilità che spesso si accompagnano alla psoriasi, quali l’artrite psoriasica e alcune condizioni a carico dell’apparato cardiovascolare.
Possiamo, insomma, dire che i farmaci biologici possano davvero migliorare la qualità di vita dei pazienti? Risponde la Dr.ssa Nicoletta Bernardini, MD PhD, Specialista in Dermatologia e Venereologia a Latina.
Come e quando vengono iniettati i farmaci biologici
Le iniezioni sottocute vengono autosomministrate dal paziente a casa dopo essere stato istruito dagli infermieri: a seconda della categoria del farmaco, del principio attivo impiegato, della condizione del paziente e della fase della terapia, sono effettuate a intervalli che variano da uno a tre mesi circa.